体外受精(IVF)の費用と成功率、リスクは?
人工授精が上手くいかなかった場合、またはタイミング法でうまくいかず女性が35歳を過ぎている場合には、医師から体外受精(IVF)を勧められることが多いです。
ざっくり言うと、体外受精は、男性の精子と女性の卵子を取り出して、それをシャーレ―の中で受精させ、受精卵を女性の体の中に戻すというものです。
体外受精の具体的なことについては、一緒に記事を見ていきましょう。
体外受精の費用と妊娠率
これまでのタイミング法、人工授精と全く異なる点が、費用ですね。
今までの不妊治療では、かかってもせいぜい数万程度で済んでいましたが、体外受精の場合は、1回につき20~80万はします。
中には100万を超える病院もあります。
いずれも保険適用はできません。
では、これだけ費用がかかって妊娠率はどのくらいになるのか?ってことなんですが、平均して22~23%くらいのようです。
決して高くないのですが、人工授精の5~8%に比べれば、はるかに高い値です。
ただし、注意してほしいのは、年齢によって妊娠率が大きく変わってくるということです。
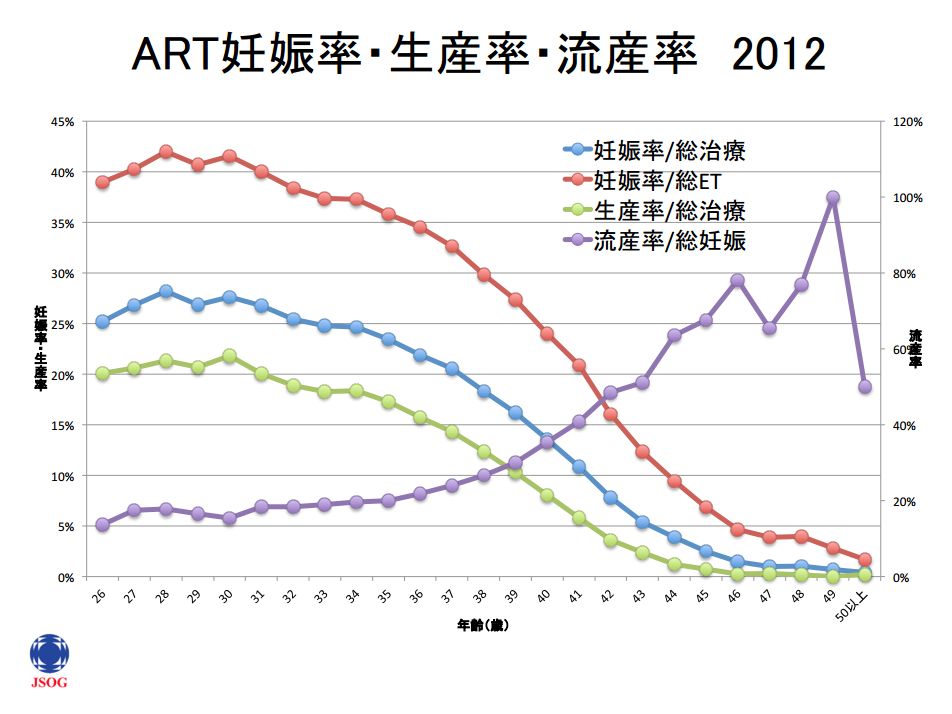
※日本産婦人科学会のデータより
グラフのETというのは、胚移植のことです。
体外受精で精子と卵子が受精させた後、受精卵を母体に戻すのですが、このことを胚移植と言います。
胚移植をした人のうち、妊娠した人の割合はグラフの水色の折れ線を見るとわかります。
35歳になると妊娠率は25%を切ってきて、40歳を過ぎると15%を切り、43歳で5%程度にまで落ち込んでしまいます。
体外受精のリスク
体外受精の場合、最大のリスクと言えるのは、排卵誘発剤によって卵巣にも、女性の体そのものにも負担がかかることです。
卵巣刺激によるOHSSのリスク
体外受精では、排卵をコントロールしないとなりません。
卵胞を育てて排卵直前に採卵をしないとならないため、ホルモン分泌をコントロールして、卵巣に刺激を与えないとならないのです。
そのため、場合によってはOHSS(卵巣過剰刺激症候群)になってしまい、卵巣が腫れ、下腹部が腫れてしまう症状が出ることがあります。
このOHSSは重症になると、命にかかわることもあるため十分なケアが必要です。
多胎妊娠のリスク
受精卵を母体に戻す、いわゆる「胚移植」を行う際にリスクはあります。
日本産婦人科学会では「胚移植する胚は1つ」と定めているのですが、以下のケースだけは2個の胚を移植することを認めています。
- 35歳以上
- 2回続けて妊娠不成立だった場合
このようなケースで2個杯移植を行った場合は、多胎妊娠のリスクが発生してしまいます。
多胎妊娠のリスクについて詳しく
時間的なリスク
人工授精までと比べ、排卵誘発方法によっては、通院回数がかなり増えます。そ
のため、働きながら体外受精のステップに入ることは、相当大変だと思います。
通院回数が増える一番の理由は、hMG製剤(排卵誘発剤)や胚を移植した後の黄体補充の注射です。
これは、自宅で自分で注射を打てる場合もあります。
自分のライフスタイルや職場環境、自宅と医院の距離などによってさまざまなケースがあると思います。
ですが、大切なのは、治療を始める前に大体のスケジュールを医師としっかり相談すること。
いざ始めてから、「会社休めません、注射打てません」では、治療が進まなくなってしまいます。






































